L'hépatites (A, B, C, toxique)
SYMPTOMES:
Cette fiche porte sur les hépatites virales A, B et C, ainsi que sur les hépatites toxiques.
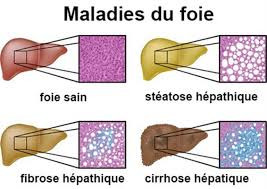
L’hépatite est une inflammation du foie, le plus souvent causée par une infection à un virus, mais parfois par l’alcoolisme, ou par une intoxication par un médicament ou par un produit chimique.
Les symptômes varient beaucoup d’une personne à l’autre et dépendent de la cause de l’hépatite. Certains types d’hépatite provoquent carrément la destruction d’une partie du foie.
La majorité des hépatites se résorbent spontanément, sans laisser de séquelles. Parfois, la maladie persiste plusieurs mois. Quand elle dure plus de 6 mois, elle est considérée comme chronique. Lorsque le foie est gravement atteint, une greffe de cet organe peut être la seule solution.
Les symptômes de l’hépatite de l'hépatites (A, B, C, toxique)
Les hépatites ne sont pas forcément trahies par les divers symptômes mentionnés plus bas. Dans bien des cas, la maladie demeure silencieuse pendant des années ou se manifeste simplement par un syndrome grippal (fièvre, douleurs musculaires, fatigue, maux de tête). Elle risque alors d’avoir causé des ravages parfois sérieux.
Symptômes typiques de l’hépatite aiguë
De la fièvre ou des sueurs en fin de journée.
Une perte d’appétit et un amaigrissement.
Des nausées.
Des malaises abdominaux (surtout du côté droit).
Une jaunisse (peau et cornée jaunies).
Une urine foncée (de la couleur du thé).
Symptômes de l’hépatite fulminante
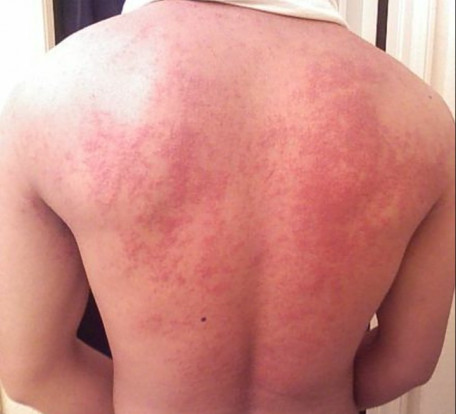
Des taches rouges sur la peau, signes d’hémorragies, et des saignements de nez.
Une confusion mentale allant parfois jusqu’au coma.
Note. En cas de cirrhose, on observe un gonflement du ventre et des jambes (causé par de la rétention d’eau), une confusion, des saignements faciles et une perte de la masse musculaire.
LES CAUSES:
Types: Les hépatites se regroupent en 2 grandes catégories :
les hépatites virales, causées par une infection à un virus. Dans les pays développés, les virus de l’hépatite A, B et C engendrent environ 90 % des cas d’hépatite aiguë. Les virus de l’hépatite D, E et G sont aussi responsables d’hépatites.
les hépatites non virales, principalement provoquées par l’ingestion de produits toxiques pour le foie (de l’alcool, des produits chimiques toxiques, etc.). Les hépatites non virales peuvent aussi être le résultat de maladies atteignant le foie, comme la stéatose hépatique (« foie gras ») et l’hépatite auto-immune (une hépatite inflammatoire chronique d’origine obscure, qui se caractérise par la production d’auto-anticorps).
Fréquence de l’hépatite
Au Canada, l’hépatite C est l’hépatite virale la plus courante : chaque année, elle touche environ 45 personnes sur 100 0001. Quant à l’hépatite B, elle atteint environ 3 Canadiens sur 100 000, et l’hépatite A, 1,5 sur 100 0001,42.
L’hépatite virale est beaucoup plus fréquente dans les pays non industrialisés. L’hépatite A est endémique en Afrique, dans certains pays d’Amérique du Sud et en Asie2. Il en va de même pour l’hépatite B. En effet, dans la plupart des pays d’Afrique subsaharienne et d’Asie, où de 8 % à 10 % de la population est porteuse de l’hépatite B, elle représente l’une des principales causes de mortalité des adultes (par cancer du foie ou cirrhose). Près de 3 % de la population mondiale est infectée par le virus de l’hépatite C. En Afrique, la prévalence de cette infection est la plus élevée du monde : elle dépasse 5 %4.
Les autorités de santé publique ont peine à lutter contre les hépatites virales, qui passent souvent inaperçues pendant des années. Avant qu’un diagnostic soit établi, l’infection peut non seulement avoir causé des dégâts sérieux dans l’organisme, mais aussi s’être transmise à d’autres personnes.
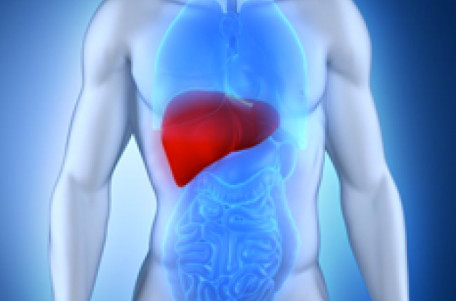
Le rôle du foie
Souvent comparé à une usine chimique, le foie est l’un des plus gros organes internes. Chez l’adulte, il pèse de 1 kg à 1,5 kg. Il est situé tout juste sous la cage thoracique, du côté droit du corps. Le foie transforme et stocke (en partie) les substances nutritives en provenance des intestins. Ces substances peuvent alors être utilisées par le corps lorsqu’il en a besoin. Le foie contribue aussi à maintenir la glycémie stable.
Les substances toxiques (présentes dans l’alcool, dans certaines drogues, dans certains médicaments, etc.) qui sont ingérées traversent aussi le foie. Pour empêcher qu’elles soient nocives, le foie les décompose et les rejette ensuite dans l’intestin par la bile, ou il les retourne dans le sang afin qu’elles soient filtrées par les reins et éliminées par l’urine.
Modes de contraction
Hépatite A. C’est la moins grave des hépatites virales. Habituellement, le corps la combat en quelques semaines et reste immunisé à vie. Ce qui veut dire que des anticorps contre le virus sont présents, mais que le virus lui-même n’y est plus. Le virus de l’hépatite A se transmet par l’ingestion d’eau ou d’aliments contaminés. Il peut se retrouver dans les selles d’une personne infectée et souiller la nourriture, l’eau ou les mains d’une autre personne. Les aliments crus ou pas assez cuits sont les plus susceptibles de transmettre l’infection. Le virus peut également être transmis par des fruits de mer récoltés dans des zones où des eaux d’égout non traitées se déversent. Le risque de transmission est élevé dans les pays où les conditions d’hygiène sont mauvaises. Dans ces pays, presque tous les enfants ont déjà été infectés par le virus. Un vaccin permet de s’en protéger.
Hépatite B. Il s’agit du type d’hépatite le plus fréquent dans le monde, et aussi le plus mortel. Le virus de l’hépatite B se transmet au moment des rapports sexuels (le sperme et les autres liquides biologiques en contiennent) et par le sang. Il est de 50 à 100 fois plus infectieux que le virus du sida3. L’échange de seringues contaminées peut provoquer sa transmission. La grande majorité des personnes infectées parviennent à combattre complètement l’infection. Environ 5 % restent infectées de façon chronique et sont dites « porteuses » du virus. Les porteurs n’ont pas de symptômes, mais ils courent un risque élevé de souffrir de cirrhose du foie ou d’un cancer du foie, des maladies potentiellement mortelles. Une mère porteuse peut transmettre le virus à son enfant à l’accouchement. Un vaccin est offert depuis 1982.
Hépatite C. L’hépatite C constitue la forme d’hépatite virale la plus insidieuse, car elle est causée par un virus très résistant. Jusqu’à 80 % des infections au virus de l’hépatite C deviennent chroniques. L’identification de ce dernier est relativement récente : elle date de 1989. Le virus se transmet le plus souvent par contact direct avec du sang humain contaminé : surtout par l’échange de seringues servant à l’injection de drogues, par la transfusion de sang qui n’a pas été soumis à un dépistage, et par la réutilisation d’aiguilles et de seringues non stériles. Plus rarement, il se contracte au cours de rapports sexuels non protégés avec des personnes infectées, surtout si du sang est échangé (menstruations, blessures dans les voies génitales ou anales). Il s’agit de la première cause de transplantation du foie. Il n’existe aucun vaccin permettant de s’en protéger.
Hépatite toxique. Elle est le plus souvent causée par l’abus d’alcool ou par la consommation de médicaments. L’ingestion de champignons non comestibles, l’exposition à des produits chimiques (en milieu de travail, par exemple) de même que l’ingestion de produits de santé naturels ou de plantes toxiques pour le foie (comme les plantes de la famille des Aristolochiacées, en raison de l’acide aristolochique qu’elles contiennent, et la consoude, en raison des pyrrolizidines qu’elle renferme) peuvent aussi causer une hépatite toxique. Selon la substance ingérée, l’hépatite toxique peut survenir des heures, des jours ou des mois après l’exposition. Habituellement, les symptômes se résorbent quand on cesse d’être exposé à la substance nocive. Cependant, on peut subir des dommages permanents au foie et souffrir, par exemple, d’une cirrhose.
Complications possibles
Une hépatite non diagnostiquée à temps ou mal soignée est susceptible de mener à des complications très graves.
Hépatite chronique. C’est la complication la plus fréquente. Une hépatite est dite chronique si elle n’est pas guérie après 6 mois. Dans 75 % des cas, elle est la conséquence d’une hépatite B ou C. Une hépatite chronique traitée adéquatement se guérit habituellement en un an à 3 ans.
Cirrhose. La cirrhose correspond à une production excessive de « cicatrices » dans le foie, formées à la suite d’agressions répétées (par des toxines, par des virus, etc.). Ces « barrières fibreuses » finissent par entraver la libre circulation du sang dans l’organe. De 20 % à 25 % des hépatites chroniques évoluent vers la cirrhose si le traitement n’agit pas pleinement ou s’il n’est pas bien suivi.
Cancer du foie. Il s’agit de la complication ultime d’une cirrhose. Précisons cependant qu’un cancer du foie peut aussi résulter d’un cancer localisé dans un autre organe qui s’étend au foie par des métastases. Les hépatites B et C, ainsi que l’hépatite toxique causée par une consommation excessive d’alcool sont les plus susceptibles d’évoluer vers un cancer.
Hépatite fulminante. Très rare, l’hépatite fulminante se caractérise par une insuffisance majeure du foie, qui ne peut plus remplir ses fonctions. Une destruction massive des tissus du foie se produit et une transplantation d’organe est nécessaire. Elle survient surtout chez des personnes atteintes d’hépatite B ou d’hépatite toxique. Pour environ 1 personne sur 4, elle est mortelle à brève échéance.
Les personnes à risque de l'hépatite (A,B,C, toxique)
Les personnes qui adoptent des comportements à risque, comme ceux qui sont décrits dans la section Facteurs de risque, peuvent contracter une hépatite.
Les professionnels de la santé courent un risque plus élevé que les autres personnes de contracter l’hépatite B et C, parce qu’ils sont appelés à manipuler fréquemment des seringues, des aiguilles, des objets coupants et des produits dérivés du sang ayant pu être contaminés.
Les préposés à la manutention d’aliments ou de liquides susceptibles d’avoir été contaminés par le virus de l’hépatite A courent un risque élevé de contracter l’infection.
Au Canada, les personnes ayant reçu une transfusion de sang, de tissus ou d’organes avant 1990 peuvent avoir été infectées par le virus de l’hépatite C. Des tests servant à dépister ce virus dans les produits sanguins sont maintenant utilisés; ils réduisent les risques de contracter la maladie au moment d’une transfusion sanguine à 1 sur 100 000.
Au Canada, les individus ayant reçu des facteurs de coagulation sanguine, principalement les hémophiles, avant 1992 peuvent avoir été exposés au virus de l’hépatite C.
Les personnes recevant des traitements d’hémodialyse courent plus de risque de contracter l’hépatite B ou C.
Les nouveau-nés de mères infectées par le virus de l’hépatite B ou C peuvent contracter l’infection, mais cela reste plutôt rare.
Les personnes atteintes d’une maladie du foie (hépatite virale, cirrhose, « foie gras » ou fatty liver, etc.), celles qui consomment beaucoup d’alcool et les femmes (qui métabolisent certaines toxines plus lentement que les hommes) ont plus de risques de contracter une hépatite toxique si elles sont exposées à des produits toxiques.
Les facteurs de risque de l'hépatites (A, B, C, toxique)
L’importance des facteurs de risque varie d’une région à l’autre du globe. L’ordre d’importance présenté ici est relatif aux pays industrialisés.
Hépatite A
Le fait de consommer des aliments ou de l’eau contaminés. Le risque concerne essentiellement les personnes qui voyagent, travaillent ou habitent dans certaines collectivités où les installations sanitaires sont inadéquates et où l’on ne dispose pas d’une source sûre d’approvisionnement en eau potable. Les régions suivantes sont particulièrement à risque : le Mexique, l’Amérique centrale, l’Amérique du Sud, plusieurs zones des Caraïbes, l’Asie (sauf le Japon), l’Europe de l’Est, le Moyen-Orient, l’Afrique et certaines zones rurales ou éloignées en Amérique du Nord.
Remarque. Même si cela reste un phénomène rare, des éclosions d’hépatite A transmis par des aliments contaminés sont déjà apparues dans des pays industrialisés. Par exemple, en 1997, au Michigan, environ 150 personnes ont été infectées par le virus de l’hépatite A après avoir ingéré des fraises congelées importées du Mexique39. Des éclosions d’hépatite A sont aussi survenues chez des employés et des clients de restaurants canadiens40 : des personnes infectées avaient manipulé des aliments en contrevenant aux mesures d’hygiène. Les aliments les plus souvent à l’origine d’une épidémie sont les coquillages bivalves, les fruits et les crudités.
L’utilisation de drogues par injection. Même s’il est peu fréquent que l’hépatite A se transmette par le sang, on a observé des débuts d’épidémie chez des personnes qui s’injectaient des drogues.
Le fait d’avoir des pratiques sexuelles comprenant des contacts anaux - un autre moyen de transmission du virus (en particulier entre les hommes).
Note. La transmission par le sang est très rare.
Hépatite B et hépatite C
Les facteurs de risque sont les mêmes pour ces 2 types d’hépatite.
Le fait d’avoir des rapports sexuels non protégés avec une personne infectée par le virus de l’hépatite B ou C. Le risque de transmission augmente dans le cas des porteurs du VIH et des personnes souffrant d’une autre infection transmise sexuellement.
L’échange de seringues ou d’autres objets associés à l’injection de drogues. Il existe aussi un risque lié au partage des pailles durant l’inhalation de cocaïne, car les muqueuses du nez peuvent être irritées par cette pratique, en plus de l’être par la drogue.
Le fait de se faire tatouer ou percer la peau avec des outils non stérilisés.
Le fait de recevoir un traitement d’acupuncture au moyen d’aiguilles réutilisables non stérilisées ou mal stérilisées. Assurez-vous que votre acupuncteur utilise des aiguilles jetables ou qu’il stérilise ses aiguilles en suivant une méthode approuvée.
TRAITEMENTS:
La prévention de l’hépatite (A, B, C, toxique)
Mesures de dépistage des hépatites virales
Hépatite A
Le dépistage est conseillé aux individus atteints de cirrhose, d’hépatite B, d’hépatite C chronique ou de toute autre maladie chronique du foie. La vaccination est recommandée à ceux qui ne possèdent pas les anticorps contre le virus de l’hépatite A.
Hépatite B
Un test de dépistage du virus de l’hépatite B est proposé à toutes les femmes enceintes, dès leur première consultation prénatale. Il sera effectué au plus tard durant l’accouchement. L’infection peut être mortelle pour les femmes enceintes et pour les bébés dont la mère est infectée.
Les personnes à haut risque sont invitées à passer un test de dépistage, puisque la maladie peut demeurer silencieuse pendant quelques années.
Le test de dépistage est recommandé à toutes les personnes infectées par le virus de l’immunodéficience humaine (VIH).
Hépatite C
Les personnes à haut risque sont invitées à passer un test de dépistage, la maladie pouvant rester silencieuse pendant quelques années.
Le test de dépistage est recommandé à toutes les personnes infectées par le VIH.
Mesures préventives de base pour éviter de contracter l’hépatite
Hépatite A
En tout temps
Acheter ses fruits de mer chez un marchand fiable et bien les nettoyer si l’on prévoit les manger crus.
Ne manger des fruits de mer crus que dans les restaurants dont l’hygiène n’est pas douteuse. Ne pas consommer de moules ni d’autres produits marins trouvés au bord de la mer.
En voyage, dans les régions du globe où l’infection au virus de l’hépatite A est répandue
Consulter un médecin de 2 à 3 mois avant le départ. S’informer des mesures préventives dans une clinique de voyage (consulter la section Sites d’intérêt pour en avoir une liste).
Ne jamais boire l’eau du robinet. Éviter aussi de l’utiliser pour se brosser les dents, et ne pas ajouter de glaçons à ses boissons. Boire plutôt de l’eau venant de bouteilles décapsulées devant soi. À défaut, stériliser l’eau du robinet en la faisant bouillir 5 minutes. On élimine ainsi non seulement le virus de l’hépatite A, mais d’autres micro-organismes qui pourraient être présents. S’abstenir de consommer des boissons gazeuses et des bières produites localement.
Éliminer de son alimentation tous les produits crus, même lavés, étant donné que l’eau de lavage risque d’être contaminée : les fruits et les légumes non cuits (sauf ceux qui ont une pelure), les salades vertes, les viandes et les poissons crus, les fruits de mer et les autres crustacés crus. D’autant plus que, dans les régions à risque, ces aliments peuvent aussi être infectés par d’autres germes pathogènes.
En cas de blessure, ne jamais nettoyer une plaie avec de l’eau du robinet. Employer un désinfectant.
Au cours des rapports sexuels, utiliser systématiquement des préservatifs. Il vaut mieux penser à en apporter avec soi afin de s’assurer de leur qualité.
Vaccination
Au Canada, il existe 4 vaccins contre le virus de l’hépatite A (Havrix® Vaqta®, Avaxim® et Epaxal Berna®) et 2 vaccins contre l’hépatite A et B (Twinrix® et Twinrix® Junior). L’immunité est acquise environ 4 semaines après la vaccination; elle persiste un an après la première dose (la durée d’efficacité du vaccin s’allonge si on reçoit les doses de rappel). Le Conseil consultatif national de l’immunisation recommande la vaccination à toutes les personnes à haut risque. Ces vaccins ont un degré d’efficacité de plus de 95 %.
Lorsqu’une immunisation rapide (en moins de 4 semaines) et de courte durée est requise, des immunoglobulines peuvent être administrées. Elles peuvent être données dans les deux semaines suivant l’exposition au virus, et leur taux d’efficacité est de 80 % à 90 %. Elles sont surtout utilisées dans le cas de nourrissons et de personnes dont le système immunitaire est affaibli.
Mesures d’hygiène en cas de contact avec une personne infectée ou si l’on est soi-même infecté
Se laver les mains systématiquement après être allé à la selle, avant de manipuler des aliments et avant de manger; cela, pour éviter toute contagion.
Hépatite B et hépatite C
En tout temps
Hépatites (A, B, C, toxique)
Utiliser des préservatifs au cours des relations sexuelles avec de nouveaux partenaires.
Porter des gants avant de toucher au sang d’une personne, qu’elle soit infectée ou non. Cette précaution vaut particulièrement dans le cas du personnel soignant. Éviter aussi d’utiliser le rasoir ou la brosse à dents d’une autre personne, ou de prêter les siens.
Si vous vous faites tatouer ou « percer », assurez-vous que le personnel utilise du matériel bien stérilisé ou jetable.
Ne jamais partager de seringues ou d’aiguilles.
Vaccination
La vaccination systématique des enfants (de 9 ans et 10 ans) contre l’hépatite B est désormais recommandée, de même que celle des individus à risque qui ne seraient pas vaccinés (comme les personnes travaillant dans le domaine de la santé). Deux vaccins sont homologués au Canada : Recombivax HB® et Engerix-B®. Ils peuvent être administrés sans danger aux femmes enceintes et à celles qui allaitent. Au Canada, il existe 2 vaccins combinés qui protègent contre l’hépatite A et B, indiqués aux personnes à risque de contracter ces 2 infections (Twinrix® et Twinrix® Junior).
La vaccination contre l’hépatite B des personnes atteintes d’une maladie chronique du foie (autre que l’hépatite B, comme la cirrhose ou l’hépatite C) réduit les risques que celles-ci s’infectent à ce virus et que leur état de santé ne se détériore davantage. Pour ces personnes au foie déjà atteint, les conséquences d’une hépatite B sont plus graves.
L’injection d’immunoglobulines anti-hépatite B est recommandée à quiconque est entré en contact récemment (depuis 7 jours ou moins) avec du sang ou des liquides organiques infectés. L’administration d’immunoglobulines est recommandée dans le cas des nouveau-nés dont la mère est porteuse du virus.
Il n’existe pas encore de vaccin contre le virus de l’hépatite C.
Mesures d’hygiène en cas de contact avec une personne infectée ou si l’on est soi-même infecté
Tout objet souillé de sang (serviette hygiénique, aiguille, fil dentaire, pansements, etc.) doit être placé dans un contenant résistant qui sera jeté et mis hors de la portée de tous.
Tout matériel de toilette (rasoir, brosse à dents, etc.) doit être strictement réservé à son propriétaire.
Remarque. Il n’y a aucun risque de contamination dans les cas suivants : un simple toucher (à condition qu’il n’y ait pas de contact avec une plaie), une toux et des éternuements, un baiser, le contact avec de la sueur, la manipulation d’objets courants (vaisselle, etc.).
Hépatite toxique
Respecter la posologie indiquée sur l’emballage des médicaments (incluant ceux qui sont en vente libre, comme l’acétaminophène) et des produits de santé naturels.
Attention aux interactions entre les médicaments et l’alcool. Par exemple, il est contre-indiqué de consommer de l’alcool et de prendre de l’acétaminophène (par exemple, Tylenol® et Acet®). S’informer auprès de son pharmacien.
Entreposer les médicaments et les produits de santé naturels dans un lieu sûr, à l’abri des enfants.
Adopter les mesures de sécurité adéquates en milieu de travail.
Les personnes qui consomment des remèdes traditionnels chinois ou ayurvédiques (de l’Inde) à base de plantes ou qui envisagent de le faire doivent s’assurer de la qualité de ces remèdes. Quelques cas d’hépatite toxique causée par des produits de piètre qualité ont été rapportés35-38 : une contamination (volontaire ou non) par une plante toxique, un médicament ou des métaux lourds s’était produite. Les produits amaigrissants et ceux pour traiter l'impuissance sont les plus souvent incriminés. Avant de faire l’achat d’un remède naturel fabriqué en Chine ou en Inde, il est important de consulter un praticien traditionnel, un naturopathe ou un herboriste dûment formé. On peut aussi consulter régulièrement les mises en garde sur des produits non conformes publiées par Santé Canada. Pour en savoir plus, voir la section Sites d’intérêt.
Les traitements médicaux de l’hépatite (A, B, C, toxique)
Hépatite A
Normalement, le corps arrive à combattre le virus de l’hépatite A. Cette maladie ne requiert donc pas de traitements médicaux particuliers, mais le repos et une bonne alimentation sont indiqués. Les symptômes disparaissent au bout de 4 à 6 semaines.
Hépatite B
Dans la grande majorité des cas (95 %), l’infection au virus de l’hépatite B guérit spontanément et aucun traitement pharmacologique n’est nécessaire. Les recommandations sont alors les mêmes que pour l’hépatite A : repos et alimentation saine.
Lorsque l’infection persiste au-delà de 6 mois, cela signifie que l’organisme n’arrive pas à éliminer le virus. Il a alors besoin d’aide. Dans ce cas, plusieurs médicaments peuvent être utilisés.
L’interféron alpha et l’interféron à action prolongée. L’interféron est une substance naturellement produite par le corps humain; on sait qu’il entrave la reproduction d’un virus après l’infection. Il agit en augmentant l’activité immune du corps contre le virus de l’hépatite B. Ces médicaments doivent être administrés par injection tous les jours (interféron alpha) ou une fois par semaine (interféron à action prolongée), durant 4 mois.
Les antiviraux (telbivudine, entecavir, adéfovir, lamivudine) agissent directement contre le virus de l’hépatite B. Des études cliniques ont montré qu’ils pouvaient aider à contrôler l’évolution de la maladie en supprimant la reproduction du virus dans le foie de la plupart des patients traités. Ils se prennent par voie orale, une fois par jour. Ils sont habituellement bien tolérés.
Hépatite C
Les médicaments les plus connus visant à traiter cette affection sont l’interféron à action prolongée associé à la ribavirine. Ils permettent généralement d’éliminer le virus en 24 à 48 semaines, et ils sont efficaces dans 30 % à 50 % des cas, selon l’Organisation mondiale de la Santé4.
Hépatite toxique
Dans le cas des hépatites médicamenteuses, l’arrêt de la prise des médicaments en cause est une obligation : leur réintroduction peut être gravissime. On doit aussi éviter toute exposition au produit toxique en cause, s’il y a lieu. Habituellement, ces mesures permettent au malade de retrouver la santé en quelques semaines.
En cas d’aggravation
Dans les cas les plus graves et si cela est possible, on devra procéder à une ablation partielle ou à une transplantation du foie.
Conseils pour soulager les malaises et favoriser la guérison
S’abstenir de consommer de l’alcool. L’alcool peut altérer et même détruire les cellules du foie.
Se reposer. Le faire aussitôt qu’on en sent le besoin.
Consulter son médecin avant de prendre un médicament. Certains médicaments qui sont en vente libre ou qui sont délivrés sur ordonnance contiennent des substances toxiques pour le foie. C’est le cas de l’acide acétylsalicylique (Aspirine®) et de l’acétaminophène (Tylenol®).
Ne pas fumer. Le tabac peut nuire à un foie fragilisé par une hépatite.
Éviter les repas copieux. En cas de nausées, de vomissements ou de perte d’appétit, il est bon de prendre 3 petits repas et des collations plutôt que 3 repas principaux. En outre, le fait d’éliminer de son alimentation les épices, les fritures, les aliments riches en fibres et les aliments très gras atténue les symptômes chez certaines personnes.
Obtenir du soutien. Une fatigue physique, psychique et sexuelle se produit souvent. Le rôle d’accompagnement des proches et de l’équipe médicale est primordial.
Éviter l’exposition aux produits toxiques. Toute exposition prolongée à des produits toxiques pour le foie, comme cela peut se produire en milieu industriel ou dans certains types de métier (peintre, garagiste, cordonnier, etc.), peut nuire à la guérison d’un foie atteint par une hépatite.
CONSIGNES POUR RESTER EN BONNE SANTE:


















0 Commentaire(s)