Drépanocytose - symptômes, causes, traitements et prévention
SYMPTOMES:
La drépanocytose est une maladie génétique qui affecte les globules rouges, responsables du transport de l’oxygène dans le sang. Le plus souvent diagnostiquée à la naissance, elle se traduit par de l’anémie, une plus grande vulnérabilité aux infections et des crises douloureuses affectant divers organes, les « crises vaso-occlusives ». La drépanocytose peut entraîner des complications dont certaines sont potentiellement graves. Leur prévention repose sur une surveillance médicale rapprochée, en particulier chez les enfants. Le traitement de la drépanocytose est celui de l’anémie, des infections, de la douleur des crises vaso-occlusives et des éventuelles complications. Des transfusions sanguines sont souvent nécessaires.
La drépanocytose impose des règles d’hygiène de vie qui sont essentielles pour prévenir les complications et maintenir la qualité de vie malgré la maladie.
QU’EST-CE QUE LA DRÉPANOCYTOSE ?
drépanocytose
La drépanocytose (parfois appelée « anémie falciforme ») est une maladie génétique qui touche l’hémoglobine, la protéine contenue dans les globules rouges qui sert à transporter l’oxygène à travers le corps.
La drépanocytose se manifeste par des signes variés : anémie aiguë ou chronique, plus grande sensibilité aux infections, crises douloureuses causées par une mauvaise circulation sanguine (en particulier dans les os), etc. Les manifestations de la drépanocytose sont très variables d’une personne à l’autre. En outre, des complications graves peuvent survenir, dont le diagnostic précoce nécessite un suivi médical rapproché tout au long de la vie.
La drépanocytose est une maladie chronique pour laquelle il n’existe pas, à l’heure actuelle, de guérison. Cependant, la pratique ciblée du dépistage de la drépanocytose à la naissance permet une prise en charge médicale précoce qui est la clef d’un meilleur pronostic et d’une qualité de vie préservée.
QUI EST TOUCHÉ PAR LA DRÉPANOCYTOSE ?
La drépanocytose touche essentiellement les personnes qui ont des origines africaines, antillaises, maghrébines, moyen-orientales ou indiennes. Les personnes issus de certains pays méditerranéens (Grèce, Sicile) sont également concernés par cette maladie, quoique moins fréquemment. On explique en partie cette prédisposition par le fait que la mutation à l’origine de la drépanocytose rend les personnes touchées plus résistantes au paludisme. En zones infestées, les personnes porteurs sains de la mutation responsable de la drépanocytose (qui portent la mutation sur un seul chromosome et ne souffrent donc pas de cette maladie) sont favorisées sur le plan de l’évolution, ce qui a permis à la mutation de perdurer génération après génération.
LA DRÉPANOCYTOSE EST-ELLE FRÉQUENTE ?
Selon l’Organisation mondiale de la santé, il y aurait environ 5 millions de personnes atteintes de drépanocytose dans le monde. En France, la fréquence de la drépanocytose varie selon les régions et les origines de la population locale : par exemple, si elle touche un nouveau-né sur 16 000 dans la région lilloise, elle affecte un nouveau-né sur 900 environ en région parisienne (où les personnes issues de l’immigration africaine ou maghrébine sont plus nombreuses) et un nouveau-né sur 420 dans les départements d’outre-mer. En Afrique subsaharienne, sa fréquence peut atteindre un nouveau-né sur 30.
En moyenne, en France, il naît chaque année environ 450 enfants atteints de drépanocytose, dont environ 80 % en France métropolitaine et 50 % en région parisienne. Le nombre total de personnes souffrant de drépanocytose en France est mal connu. On estime que ce nombre se situe entre 7 et 8 000 personnes (en comptant toutes les formes dites « syndromes drépanocytaires majeurs », voir encadré dans le paragraphe sur les causes de la drépanocytose).
Les symptômes de la drépanocytose sont nombreux. Tous ne sont pas systématiquement présents chez tous les patients. En effet, d’autres gènes peuvent moduler les effets de la mutation S. Des recherches sont en cours pour mieux comprendre les facteurs qui influencent le type de symptômes présents et leur sévérité (qui peut considérablement varier selon le patient)
Les trois symptômes de la drépanocytose les plus fréquents sont l’anémie chronique, la fièvre liée à une plus grande susceptibilité aux infections, et les crises vaso-occlusives.
L’ANÉMIE CHRONIQUE DANS LA DRÉPANOCYTOSE
L’anémie, c’est-à-dire un manque de globules rouges, se traduit par de la fatigue et une sensation générale de faiblesse. Si l’anémie est sévère, la personne atteinte peut ressentir un essoufflement et une accélération des battements du cœur. Dans le contexte de la drépanocytose, l’anémie chronique se traduit le plus souvent par une couleur jaune des yeux et de la peau, sans gravité, et par une fatigabilité à laquelle les patients s’adaptent assez facilement.
LA FIÈVRE DANS LA DRÉPANOCYTOSE
Les personnes qui souffrent de drépanocytose, et en particulier les enfants de moins de 5 ans, sont particulièrement sensibles aux infections : infections respiratoires (dues le plus souvent aux pneumocoques), grippe, hépatites virales, méningites, infections urinaires, ostéomyélites (infections des os), etc. Les épisodes de fièvre sont donc plus fréquents et une température supérieure à 38,5°C chez un enfant atteint de drépanocytose est un signe d’alerte qui doit inciter à consulter en urgence.
Pour éviter ces infections, les enfants atteints de drépanocytose sont non seulement vaccinés mais également traités par antibiotique sans interruption jusqu’à l’âge d’au moins 5 ans.
Lors de fièvre, l’hémoglobine mutée tend à coaguler dans les globules rouges qui prennent alors la forme caractéristiques de faucille et peuvent obstruer les petits vaisseaux sanguins, entraînant une crise vaso-occlusive, le troisième symptôme majeur de la drépanocytose.
LES CRISES VASO-OCCLUSIVES DANS LA DRÉPANOCYTOSE
Les crises vaso-occlusives sont dues à la mauvaise oxygénation de certains organes du fait de l’obstruction des petits vaisseaux sanguins par des globules rouges déformés. Il s’agit de douleurs brutales qui surviennent dans certaines parties du corps : le plus souvent les os, les pieds et les mains, le thorax, le cerveau, le ventre, etc. Ces douleurs sont les manifestations les plus fréquentes de la maladie : elles peuvent être aiguës (soudaines et durant de quelques heures à quelques jours) ou chroniques (durer plusieurs semaines). Il arrive aussi que les deux types de crise coexistent chez un même patient.
Les crises vaso-occlusives sont favorisées par la déshydratation, la chaleur, les efforts intenses, le froid, l’altitude, le stress, la fièvre et les infections, etc.
Au niveau des os et des articulations, les douleurs durent en général quelques jours. Elles sont plutôt observées chez les adultes et les enfants de plus de 5 ans. Chez les enfants de moins de 2 ans, une crise vaso-occlusive au niveau des os des pieds et des mains se traduit par des gonflements : les pieds et les mains sont chauds et douloureux. Des maux de ventre peuvent également être observés plus fréquemment chez les enfants.
Les douleurs thoraciques s’accompagnent généralement de gêne respiratoire, de toux, voire de fièvre. Elles sont souvent liées à une infection pulmonaire.
Enfin, lorsqu’une crise vaso-occlusive touche le cerveau, ses symptômes sont similaires à ceux des AIT (accidents ischémiques transitoires) ou des AVC (accidents vasculaires cérébraux). Ce type de crise est plus fréquemment observé chez les enfants âgés de 4 à 6 ans. Les AIT se traduisent par des maux de tête ou des troubles neurologiques soudains, des pertes d’attention, des problèmes d’apprentissage, etc. Les AVC, plus graves, peuvent laisser des séquelles au niveau de la motricité ou des capacités intellectuelles.
Les enfants atteints de drépanocytose sont régulièrement surveillés par des échographies doppler transcrâniennes (à travers les os du crâne) pour détecter précocement des signes d’AIT ou d’AVC.
LES CAUSES:
QUELLES SONT LES CAUSES DE LA DRÉPANOCYTOSE ?
La drépanocytose est due à la mutation d’un gène impliqué dans la synthèse de l’hémoglobine, la protéine des globules rouges chargée de transporter l’oxygène dans le corps. Ce gène, localisé sur le chromosome 11, permet la production de l’une des deux protéines qui constituent l'hémoglobine : la bêta-globine.
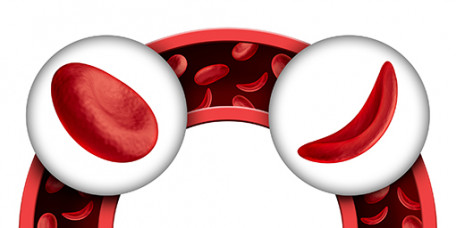
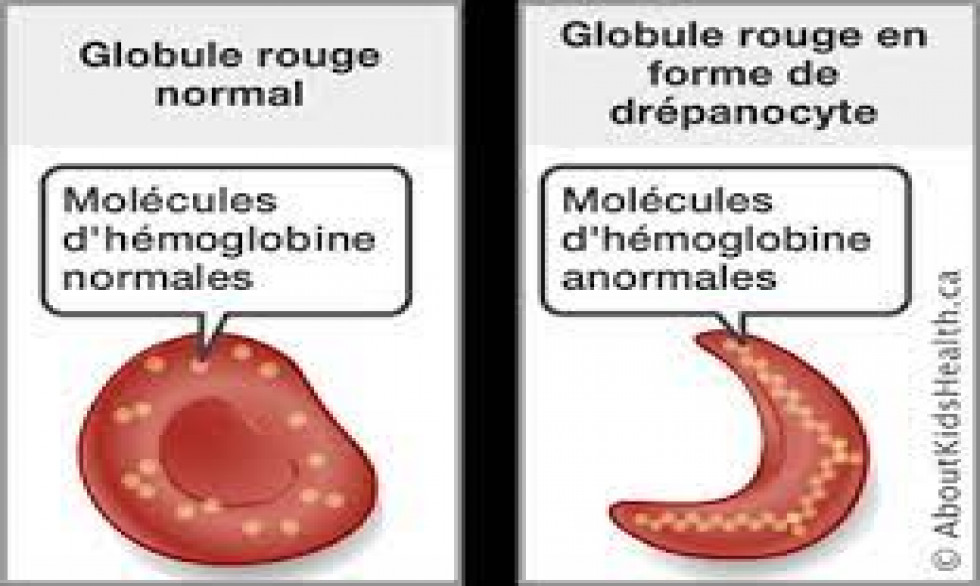
En raison de cette mutation, l'hémoglobine des personnes atteintes de drépanocytose a tendance à devenir moins soluble lorsque la concentration d'oxygène dans le sang diminue (hypoxie), lorsque la personne est déshydratée ou lorsqu’elle souffre de fièvre. La perte de solubilité de l’hémoglobine mutée provoque une déformation des globules rouges et leur donne une forme caractéristique de faucille (d’où le terme « anémie falciforme » et le nom d’hémoglobine S donnée à cette hémoglobine anormale - S pour « sickle », la faucille en anglais).
drépanocytose globule rouge faucille
Devenus rigides, les globules rouges contenant de l’hémoglobine S peuvent gêner la circulation du sang à travers les plus petits vaisseaux sanguins et diminuer l'oxygénation des tissus. Cette mauvaise circulation sanguine est à l'origine des crises douloureuses caractéristiques de la drépanocytose. On parle alors de « crises vaso-occlusives » (CVO) en référence à cette obstruction des vaisseaux par les globules rouges déformés.
De plus, les globules rouges qui contiennent de l’hémoglobine S ont une durée de vie plus courte que ceux contenant l’hémoglobine normale (dite hémoglobine A) : environ 3 semaines au lieu de 2 mois. Quand la moelle osseuse a du mal à compenser cette mort prématurée avec de nouveaux globules rouges, le nombre total de globules rouges dans le sang reste anormalement bas : on observe alors une anémie chronique.
Qu’appelle-t-on « hémoglobinopathies » et « syndromes drépanocytaires majeurs » ?
Les hémoglobinopathies sont l’ensemble des maladies liées à la présence de formes d’hémoglobine mutées. Ainsi, au-delà de l’hémoglobine S responsable de la drépanocytose, on distingue également les hémoglobines mutées C, E, O Arab et D Punjab, par exemple. Les mutations les plus fréquentes sont l’hémoglobine S dans les populations d’origine africaine et l’hémoglobine E dans les populations d’origine asiatique.
Parce que nous avons deux chromosomes 11 (qui portent les gènes soumis à ces mutations), les personnes atteintes d’hémoglobinopathies peuvent présenter deux mutations différentes (une sur chaque chromosome 11). Les hémoglobinopathies où au moins une mutation S est présente sont regroupées sous le terme « syndromes drépanocytaires majeurs ». Par exemple, S/C, S/O Arab ou S/D Punjab (les personnes qui souffrent de drépanocytose sont, elles, S/S). Par ailleurs, d’autres mutations peuvent provoquer une production insuffisante d’hémoglobine (mais qui reste normale). C’est le cas par exemple de la bêta-thalassémie, hémoglobinopathie fréquente parmi les populations méditerranéennes. Certaines personnes présentent à la fois la mutation S et celle de la bêta thalassémie, on parle alors de S-bêta thalassémie.
Chez les personnes d’origine asiatique, la présence d’hémoglobine E se traduit par une production insuffisante d’hémoglobine, comme dans la bêta-thalassémie.
En France, environ 19 000 personnes souffrent d’une hémoglobinopathie (en incluant donc les personnes atteintes de drépanocytose) et 7 à 8 000 d’un syndrome drépanocytaire majeur.
COMMENT SE TRANSMET LA DRÉPANOCYTOSE ?
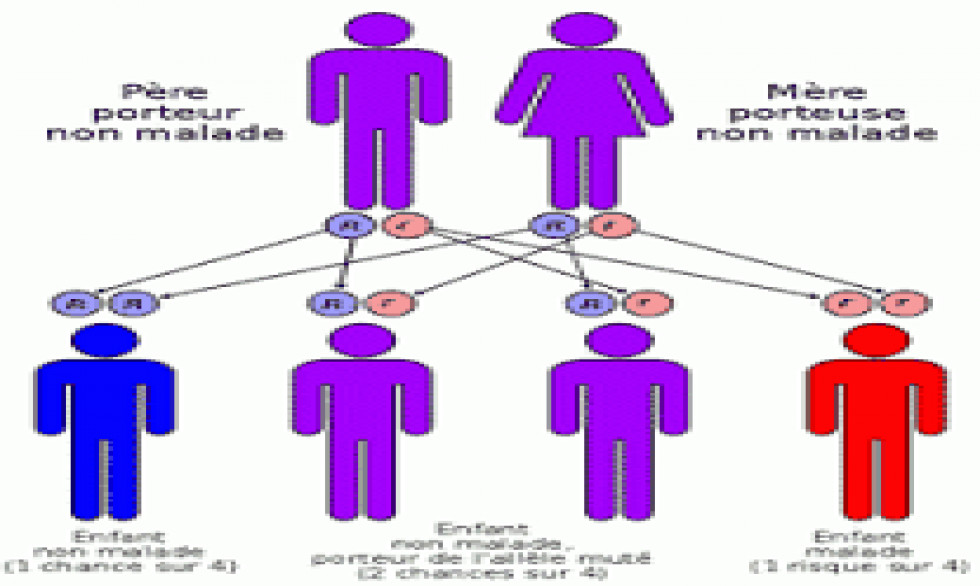
La drépanocytose est une maladie génétique due à des mutations présentes chez les parents. Pour développer les symptômes de cette maladie, il faut que les deux copies du gène touché (un sur chaque chromosome 11) soient tout deux mutés dans la forme S (voir encadré ci-dessus). Lorsque la mutation S n’est présente que sur un seul chromosome 11 (la personne est alors S/A), elle ne provoque pas de symptômes : seul le gène dans sa forme A (normale) s’exprime et l’hémoglobine est normale (dite « hémoglobine A »).
Donc pour souffrir de drépanocytose, il est nécessaire que les deux parents aient au moins une copie de la mutation S et la transmettent à leur enfant. Ils peuvent ne présenter aucun symptôme s’ils sont tout deux S/A. Dans ce cas, leurs enfants auront une chance sur 4 (25 %) d’être S/S et, donc, de souffrir de drépanocytose.
Dans le cas où l’un des deux parents souffre de cette maladie (il est donc S/S), le risque de transmission est de 50 % (une chance sur deux) si l’autre parent est S/A. Si l’autre parent est A/A, les enfants seront tous S/A, porteurs du gène muté mais sans symptômes. Enfin, les enfants d’un couple S/A + A/A auront une chance sur deux d’être S/A, porteurs sans symptômes.
TRAITEMENTS:
PEUT-ON PRÉVENIR LA DRÉPANOCYTOSE ?
La drépanocytose étant une maladie héréditaire, on ne peut pas la prévenir. Cependant, dans les familles où des cas de drépanocytose ont été diagnostiqués, les futurs parents peuvent bénéficier de conseil génétique avant de concevoir leur premier enfant (avec analyse de leurs gènes pour savoir s’ils sont porteurs de la mutation S).
Lorsque le risque génétique est important (par exemple, un parent S/S et un parent S/A ou bien un couple ayant déjà eu un enfant atteint de drépanocytose), un diagnostic prénatal peut être proposé. Il consiste à rechercher le gène S muté dans l'ADN du fœtus (à partir de cellules du placenta dès la 12e semaine de grossesse ou par amniocentèse vers la 16e semaine). En présence d’un fœtus porteur du gène doublement muté (S/S), donc atteint de drépanocytose, les parents peuvent alors décider d’interrompre la grossesse.
Il est également possible de réaliser un diagnostic préimplantatoire (DPI) sur des embryons obtenus par fécondation in vitro, mais ce procédé est lourd et très encadré juridiquement : il consiste à n’implanter que les embryons qui ne sont pas S/S.
En France, le diagnostic de la drépanocytose est essentiellement fait grâce au dépistage à la naissance. Des diagnostics de drépanocytose plus tardifs sont faits sur des personnes qui sont nées à l’étranger ou qui ont échappé au dépistage à la naissance, sur la base des symptômes et de leur origine ethnique. Seule la mise en évidence de l’hémoglobine S permet un diagnostic de certitude.
Le dépistage de la drépanocytose à la naissance n’est pas systématique sur l’ensemble du territoire français. Il l’est dans les départements d’outre-mer et dans certaines maternités de la métropole, mais ailleurs il est fait lorsqu’un risque d’être atteint est identifié, le plus souvent du fait de l’origine ethnique des parents, ce qui expose à la possibilité d’une absence de diagnostic précoce lorsque le risque n’a pas été identifié par l’équipe soignante. Par exemple, en 2014, ce dépistage a été fait sur 69 % des enfants nés en région parisienne, contre 27 % des enfants dans le reste de la France métropolitaine.
En 2018, le Ministère de la Santé a décidé de remettre à plat ce dépistage à la naissance, en particulier pour y associer le dépistage d’autres maladies génétiques. Il a saisi la Haute autorité de santé pour qu’elle produise une recommandation sur les modalités du dépistage de la drépanocytose chez les nouveau-nés en France. L’Association française pour le dépistage et la prévention des handicaps de l’enfant (AFDPHE), qui était jusque-là en charge de collecter les données, a été dissoute en juillet 2018 et on attend les nouvelles dispositions. Entretemps, la drépanocytose continue à être dépistée selon les pratiques habituelles.
La prise en charge médicale de la drépanocytose consiste à surveiller l’anémie, prévenir les crises vaso-occlusives et les infections, et détecter rapidement les complications pour les traiter au plus vite. Cette prise en charge médicale s’est considérablement améliorée depuis que la majorité des diagnostics se font à la naissance. Néanmoins, la drépanocytose est directement responsable d’une cinquantaine de décès chaque année en France.
LA MISE EN PLACE D’UN RÉSEAU DE SOINS
Chez les enfants, le traitement de la drépanocytose est organisé autour d’un réseau de soins pluridisciplinaire : pédiatre ou médecin généraliste, médecin hospitalier spécialiste de la drépanocytose, médecin ou puéricultrice de PMI, aide-soignante, infirmière scolaire, assistant social ou travailleur social, etc.
Pour améliorer la coordination des soins, une « carte de soins et d'information » est remise aux parents et aux patients pour développer une meilleure circulation des informations médicales entre eux et les professionnels de santé, dans le respect du secret médical. Cette carte se compose de deux volets :
un volet « Soins » qui donne les coordonnées du médecin et des personnes à prévenir en cas d'urgence, les coordonnées des sites et organismes où trouver des informations, ainsi que des données personnelles utiles en cas d'urgence ;
un volet « Informations et conseils » destiné à donner au patient et à son entourage des informations pratiques sur la maladie et des conseils de prise en charge sous forme de « règles d'or » (quand consulter en urgence, comment mieux prévenir et prendre en charge précocement les complications, etc.).
Le suivi médical des enfants atteints de drépanocytose
Grâce au dépistage à la naissance, il est possible de prendre en charge les enfants atteints de drépanocytose très précocement. Autour de l’âge de 2 mois, un suivi médical est mis en place, ainsi que le réseau de soins sur lequel les parents pourront s’appuyer. Parmi les mesures mises en place :
vaccination de l’enfant selon le calendrier vaccinal obligatoire auquel s’ajoutent la vaccination contre la grippe, le BCG (contre la tuberculose), ainsi que la vaccination contre l’hépatite A et la typhoïde (en cas de voyages) ;
prise en continu d’un antibiotique (pénicilline) pendant au moins 5 ans ;
supplémentation en vitamine B9 (folates) ;
surveillance tous les 2 puis 3 mois avec bilan sanguin, échographies, radiographies, échodoppler transcrânien à partir de l’âge de 12 à 18 mois, etc. ;
éducation des parents sur les signaux d’alerte justifiant une consultation en urgence ;
éducation des parents sur les mesures d’hygiène de vie à adopter (hydratation régulière, prévention des refroidissements, hygiène buccodentaire et hygiène corporelle, etc.).
LA PRISE EN CHARGE DES CRISES VASO-OCCLUSIVES DOULOUREUSES
Les personnes qui souffrent de drépanocytose sont formées à la prise en charge d’une éventuelle crise vaso-occlusive douloureuse. Elles disposent en permanence d’une prescription de médicaments antalgiques (paracétamol ou ibuprofène, avec ou sans codéine). En cas de crise, elles prennent ces médicaments et boivent encore plus abondamment qu’à l’habitude.
Si cette prise en charge autonome au domicile ne suffit pas à soulager la crise, des médicaments antalgiques plus puissants peuvent être prescrits. Une hospitalisation peut être nécessaire (en particulier pour les enfants). Elle permet de mettre en place une hyperhydratation par voie intraveineuse et d’administrer des antalgiques comme, par exemple le MEOPA (mélange équimolaire d’oxygène et de protoxyde d’azote), un traitement gazeux sédatif par inhalation.
Une crise vaso-occlusive nécessite toujours de faire un bilan complet car il n’est pas rare qu’elle annonce une complication.
LA PRISE EN CHARGE DES ÉPISODES DE FIÈVRE
Lors d’épisode de fièvre, plus fréquents chez les enfants, il est nécessaire de rechercher une cause infectieuse et, le cas échéant, de prescrire un traitement antibiotique adapté.
La prise en charge du syndrome thoracique aigu
Le traitement du syndrome thoracique aigu repose le plus souvent sur l’hydratation par voie intraveineuse, la prescription d’antibiotiques et de médicaments antalgiques, éventuellement la mise sous oxygène et l’administration de transfusions sanguines.
LA PRISE EN CHARGE DE L’ANÉMIE AIGUË
Qu’elle soit due à la séquestration splénique ou à une crise aplasique, l’anémie aiguë nécessite des transfusions sanguines pour apporter de l’hémoglobine fonctionnelle et rétablir une oxygénation optimale des organes. Ces transfusions peuvent être répétées, par exemple jusqu’à la guérison de l’infection par le parvovirus B19 qui a provoqué la crise aplasique.
Qu’appelle-t-on « échange transfusionnel » et « programme transfusionnel » ?
Le traitement de nombreuses complications de la drépanocytose requiert la mise en place d’« échanges transfusionnels ». L’échange transfusionnel est l’association d’une saignée (une quantité relativement importante de sang est prélevée pour diminuer la concentration du sang en hémoglobine S mutée) et d’une transfusion sanguine (pour apporter de l’hémoglobine normale en remplacement). Ce double traitement est poursuivi jusqu’à ce que l’hémoglobine S ne représente plus que 40 % de l’hémoglobine présente dans le corps (par fois 30 % dans le traitement de certaines complications).
Lorsque plusieurs échanges transfusionnels sont nécessaires, leur calendrier de mise en œuvre constitue le « programme transfusionnel ».
Un échange transfusionnel est systématiquement mis en place lorsqu’une personne souffrant de drépanocytose doit subir une anesthésie de plus de 60 minutes pour une intervention chirurgicale. En effet, la qualité de l’oxygénation des organes est primordiale pour éviter un accident d’anesthésie.
LE TRAITEMENT DE FOND DE LA DRÉPANOCYTOSE
Chez certains patients adultes atteints de drépanocytose, les crises vaso-occlusives sont si fréquentes et si sévères qu’il devient nécessaire de mettre en place un traitement de fond visant à les prévenir. Ce traitement de fond repose sur les transfusions et/ou les échanges transfusionnels, mais également sur la prescription d’un médicament, l’hydroxycarbamide (SIKLOS, parfois appelée hydroxyurée). Ce médicament agit en stimulant la production, par la moelle osseuse, d’une hémoglobine particulière au fœtus (l’hémoglobine F) qui disparaît après la naissance.
Ce médicament présente de nombreux effets indésirables, dont certains potentiellement graves. Il est donc réservé aux personnes hospitalisées plus de 3 fois par an à cause d’une crise vaso-occlusive (ou de ses complications), ou celles qui ont présenté un syndrome thoracique aigu grave ou récidivant plusieurs fois en 12 mois.
LA GREFFE DE MOELLE DANS LE TRAITEMENT DE LA DRÉPANOCYTOSE
Dans les formes les plus graves de drépanocytose, il est parfois nécessaire d’avoir recours à la greffe de cellules souches dites « hématopoïétiques » : les cellules de la moelle osseuse du patient (qui fabriquent les globules rouges et l’hémoglobine, aussi les plaquettes et les globules blancs) sont éliminées et remplacées par des cellules souches issues de la moelle osseuse d’un donneur (souvent un frère ou une sœur du patient) qui n’est pas atteint de drépanocytose. Au bout de quelques semaines, ces cellules greffées se multiplient et produisent des globules rouges porteurs d’hémoglobine normale. Ce traitement est lourd et complexe et il est réservé aux patients chez qui les traitements habituels ne suffisent pas à contrôler la maladie.
LA THÉRAPIE GÉNIQUE, SOURCE D’ESPOIR POUR LES PATIENTS
Dans le contexte de la drépanocytose, la thérapie génique consisterait à insérer, dans les cellules de la moelle osseuse d’un patient, le gène codant pour l’hémoglobine normale et que ce gène devienne fonctionnel de manière durable.
Après des essais prometteurs sur des animaux, ce type de thérapie génique a été appliqué à 22 patients souffrant d’une maladie de l’hémoglobine proche de la drépanocytose, la bêta-thalassémie (voir encadré dans « Quelles sont les causes de la drépanocytose ? »). En 2018, les résultats de cette étude ont été publiés. Deux ans après le traitement, sur les 22 patients traités, 15 n’avaient plus besoin de recevoir de transfusions sanguines mensuelles (le traitement classique de la bêta-thalassémie) et 6 avaient réduit leurs besoins annuels en terme de transfusion de 73 % en moyenne. Ces résultats, certes préliminaires, semblent prometteurs.
Des études similaires sont en cours sur des patients atteints de drépanocytose.
Les personnes qui souffrent de drépanocytose sont informées des conséquences que leur maladie peut avoir sur leur vie quotidienne et reçoivent, dès l’enfance, des conseils pour préserver leur santé et leur qualité de vie.
DRÉPANOCYTOSE ET HYGIÈNE DE VIE
Des mesures simples d’hygiène de vie peuvent réduire la fréquence des crises vaso-occlusives et les conséquences de la drépanocytose sur la santé :
maintenir en permanence un bon niveau d’hydratation (boire au moins 1,5 l d’eau par jour pour un adulte, entre 1 et 2 l pour un enfant, voire davantage par temps chaud ou lors d’activités physiques ou sportives) ;
éviter les refroidissements et les infections courantes (par exemple en se lavant souvent les mains au cours de la journée) ;
se protéger contre la chaleur (éviter les saunas et les hammams) ;
maintenir une bonne hygiène buccodentaire et une surveillance régulière des dents et des gencives par un chirurgien-dentiste ;
désinfecter rapidement toutes les plaies, même les plus petites ;
éviter les activités physiques intenses ou violentes ;
éviter la réduction du taux d’oxygène dans le sang (altitudes supérieures à 1 500 m, avions mal pressurisés, plongée sous-marine, par exemple) ;
éviter la réduction du taux d’oxygène dans le sang (altitudes supérieures à 1 500 m, avions mal pressurisés, plongée sous-marine, par exemple) ;
respecter son calendrier de vaccination (voir ci-dessous) ;
dormir suffisamment et veiller à réduire son niveau de stress ;
avoir une alimentation équilibrée et diversifiée ;
surveiller la couleur de ses muqueuses (conjonctive des yeux par exemple) et de ses urines (boire davantage si elles sont trop foncées) ;
ne pas fumer, réduire fortement ou complètement sa consommation de boissons alcoolisées (l’alcool déshydrate) ;
rester vigilant sur les signes d’anémie, de crise vaso-occlusive ou de fièvre (garder un thermomètre à portée de main y compris en déplacement) ;
ne pas prendre de corticoïdes (médicaments de la famille de la cortisone) par voie générale (comprimés ou injections), qui augmentent le risque de crise vaso-occlusive et d’AVC.
DRÉPANOCYTOSE ET VACCINATIONS
Chez les personnes atteintes de drépanocytose, au calendrier habituel de vaccination s’ajoutent d’autres vaccinations :
vaccination contre les méningocoques ACYW135 ;
vaccination contre la grippe tous les ans ;
vaccination contre les pneumocoques (23 valences) tous les 5 ans ;
vaccination contre l’hépatite A, la typhoïde et autres maladies infectieuses des voyageurs, selon les destinations.
DRÉPANOCYTOSE ET VIE SCOLAIRE
Sauf maladie particulièrement sévère, la drépanocytose est compatible avec une scolarité normale.
ACTIVITÉS SPORTIVES À L’ÉCOLE ET DRÉPANOCYTOSE
Les activités sportives en milieu scolaire ne sont pas contre-indiquées en cas de drépanocytose, à condition de respecter certaines précautions :
l’enfant doit apprendre à respecter son rythme, ses propres limites, notamment sa fatigabilité et son essoufflement ; les efforts intenses ou violents sont à éviter.
l’hydratation est essentielle avant, pendant et après le sport ;
l'enfant doit être le moins possible exposé au froid. Quand il fait très froid, mieux vaut qu'il reste en classe, y compris lors des récréations.
si la pratique de la natation a été autorisée par le médecin, l’eau doit être à au moins 25°C et l’enfant doit se sécher dès la sortie du bain (prévoir un peignoir ou une serviette à portée de main) ;
pour les activités d’endurance, la durée de la course est à privilégier par rapport à la vitesse et l’enfant doit s’arrêter en cas d’essoufflement anormal ;
après l’effort, l’enfant doit se sécher et se couvrir, sans garder un T-shirt mouillé ;
les sorties de neige ou en altitude sont en général à éviter.
LE PROJET D’ACCUEIL INDIVIDUALISÉ (PAI)
Le projet d’accueil individualisé (PAI) est un document qui précise les adaptations nécessaires à la vie de l’enfant atteint de drépanocytose en collectivité (crèche, école, centre de vacances ou de loisirs, etc.). Le PAI indique, entre autres, certaines activités incompatibles avec la santé de l’enfant et, éventuellement, les activités de substitution qui lui seront proposées. Un protocole de soins d’urgence est généralement inclus dans le PAI : il définit les mesures à prendre lors d’une crise vaso-occlusive ou en cas de fièvre supérieure à 38,5°C.
Le plus souvent, le PAI est initié sur intervention des parents par le pédiatre, le médecin traitant ou le spécialiste de la drépanocytose. Il en fait la demande au personnel médical de la collectivité : médecin ou infirmière scolaire, par exemple. Ceux-ci établissent avec le chef d’établissement une première ébauche de PAI à partir des informations transmises par le médecin qui les sollicite (ordonnances, aménagements spécifiques, etc.) et en fonction des adaptations qui sont possibles dans le cadre de leur établissement. Ce projet est finalisé en concertation avec le médecin de l’enfant et sa famille.
Le protocole de soins d'urgence est, en général, rédigé par le médecin qui suit l'enfant. Le PAI est révisé régulièrement en fonction de l'évolution de la maladie.
LA SCOLARITÉ PENDANT ET APRÈS UNE HOSPITALISATION
Lorsque l’enfant doit être hospitalisé pour une période prolongée, une liaison pédagogique est mise en place entre l’établissement scolaire et les enseignants exerçant dans l’établissement hospitalier. Après l’hospitalisation, si l’enfant est en convalescence au domicile et que les parents sont dans l’incapacité d’assurer sa scolarité (en lien avec les enseignants), il est possible de faire bénéficier l'enfant du Service d'assistance pédagogique à domicile (SAPAD), en contactant l'Inspection académique du département de résidence de l'enfant.
DRÉPANOCYTOSE ET SOINS COURANTS
Les personnes qui souffrent de drépanocytose doivent signaler leur maladie à tous les professionnels de santé qu’ils sont amenés à consulter : médecin traitant et spécialistes, chirurgien dentiste, pharmacien, chirurgien, anesthésiste, kinésithérapeute, etc. En effet, les troubles circulatoires liés aux globules rouges en faucille peuvent avoir de nombreuses conséquences en terme d’adaptation des soins.
DRÉPANOCYTOSE ET CONTRACEPTION
En général, les femmes atteintes de drépanocytose peuvent utiliser les moyens de contraception habituels. Seules les patientes traitées par hydroxycarbamide (SIKLOS) doivent consulter un spécialiste pour choisir leur mode de contraception. Attention, chez les hommes, le traitement par hydroxycarbamide peut entraîner une stérilité réversible à l’arrêt du traitement.
En ce qui concerne la pilule, il est recommandé d’utiliser des pilules estroprogestatives dites « minidosés » qui semblent réduire le risque d’apparition et d’aggravation des crises vaso-occlusives. De plus, les dispositifs intra-utérins (stérilets) imprégnés de progestatif peuvent être intéressants pour réduire le volume des règles, ce qui peut être un avantage en cas d’anémie chronique. Néanmoins, ils exposent à un risque plus élevé d’infection. La contraception d'urgence et l’interruption volontaire de grossesse (par aspiration ou par administration d’un médicament) sont possibles à condition de veiller à conserver une bonne hydratation et à respecter une période de repos au calme afin de prévenir une éventuelle crise vaso-occlusive.
DRÉPANOCYTOSE ET GROSSESSE
Chez les femmes souffrant de drépanocytose, les grossesses sont à risque, ce qui justifie un suivi multidisciplinaire rapproché.
En effet, pendant la grossesse, le risque d’anémie, de crise vaso-occlusive et de syndrome thoracique aigu est augmenté. De plus, les femmes souffrant de drépanocytose ont un risque plus élevé de développer certaines maladies de la grossesse : hypertension artérielle, prééclampsie (œdèmes, perte de protéines dans les urines, etc.), accidents thromboemboliques (caillots), infection des reins (pyélonéphrite), etc.
Pour le fœtus, la drépanocytose peut également avoir des conséquences : retard de croissance dans l’utérus, naissance prématurée, diminution du tonus musculaire, voire décès avant le terme. Parfois, il est nécessaire de mettre en place, tout au long du 3e trimestre de la grossesse, un programme transfusionnel.
CONSIGNES POUR RESTER EN BONNE SANTE:
QUELLES SONT LES COMPLICATIONS DE LA DRÉPANOCYTOSE ?
Les complications de la drépanocytose sont multiples. Si elles ne sont pas prises en charge rapidement, elles peuvent avoir de graves conséquences.
LES COMPLICATIONS DE L’ANÉMIE
LA SÉQUESTRATION SPLÉNIQUE
Dans certains cas, l’anémie chronique se complique en anémie aiguë potentiellement mortelle, en particulier chez les enfants de moins de 7 ans. Les globules rouges s’accumulent dans la rate où ils sont rapidement détruits : c’est la « séquestration splénique », spécifique des enfants atteints de drépanocytose. La rate augmente soudainement de volume (« splénomégalie », sous la partie gauche de la cage thoracique) et devient douloureuse. La personne touchée présente une grande pâleur. Sans transfusion sanguine rapide, l’oxygénation du cerveau et des organes en général peut devenir insuffisante et provoquer le décès.
Toutes les enfants atteints de drépanocytose et leurs parents sont formés à reconnaître les signes de la séquestration splénique, urgence absolue.
LA CRISE APLASIQUE
Dans certains cas, la moelle osseuse des personnes atteintes de drépanocytose peut temporairement cesser de produire des globules rouges, ce qui aggrave l’anémie chronique. On parle alors de « crise aplasique » ou « crise érythroblastique ». Elle se traduit par les signes typiques de l’anémie sévère (essoufflement, fatigue, pâleur, rythme du cœur augmenté), mais également des maux de tête et de ventre, de la fièvre, une perte d’appétit, des vomissements, etc.
Le plus souvent, la crise aplasique est due à une infection par le parvovirus B19 (la « cinquième maladie » infantile) ou une carence en folates (vitamine B9). Pour cette raison, tous les enfants atteints de drépanocytose reçoivent une supplémentation en vitamine B9.
LES COMPLICATIONS CHRONIQUES DES CRISES VASO-OCCLUSIVES
Lorsqu’elles se répètent, les crises vaso-occlusives vont endommager les organes où elles se produisent : le manque d’oxygène due à la crise entraîne la mort de cellules par asphyxie. Avec la répétition de ces crises, de petites zones de tissu mort (cicatrisé) se forment et l’organe touché finit par être moins efficace. Selon l’organe affecté, les symptômes de ces complications chroniques varient :
au niveau des articulations, des signes d’arthrose peuvent apparaître avec usure des cartilages ;
au niveau des os, des zones de fragilité (nécrose) peuvent apparaître, par exemple au niveau de la tête du fémur ou de la tête de l’humérus, et ce dès l’âge de 12 ans. L’ostéoporose est également plus fréquente.
au niveau des poumons, une hypertension artérielle pulmonaire peut se développer et provoquer un essoufflement à l’effort ;
au niveau du cœur, l’anémie chronique l’oblige à se contracter plus fréquemment ce qui, avec le temps et les problèmes circulatoires, peut nuire à son efficacité ;
au niveau des reins, une insuffisance rénale peut se développer progressivement ;
au niveau des vaisseaux du pénis, un peu moins de la moitié des hommes (et des garçons) atteints de drépanocytose présentent des érections inopinées qui peuvent durer plusieurs heures, voire plusieurs jours, et être très douloureuses (ce sont des crises de « priapisme »). Un traitement médical d’urgence est alors nécessaire.
D’autres complications liées aux crises vaso-occlusives peuvent également être observées : ulcères des jambes, calculs de la vésicule biliaire, mauvais fonctionnement du foie, etc. Les enfants souffrant de drépanocytose peuvent également présenter un léger retard de croissance.
Qu’appelle-t-on syndrome thoracique aigu ?
Le syndrome thoracique aigu est une complication pulmonaire de la drépanocytose qui se traduit par une gêne respiratoire, de la fièvre, des douleurs dans la poitrine et le ventre. Il peut apparaître de manière isolée, ou en lien avec une crise vaso-occlusive pulmonaire. Il est parfois lié à une infection respiratoire.
COMMENT PRÉVENIR LES COMPLICATIONS DE LA DRÉPANOCYTOSE ?
La prévention des complications de la drépanocytose repose sur un suivi médical régulier (au moins une fois par an chez les adultes, tous les 2 à 3 mois chez les enfants) au cours duquel le médecin effectue une batterie d’examens (prise de sang, échographies, radiographies, bilan ophtalmologique, examen des dents et des gencives, etc.).
De plus, les patients adultes et les parents d’enfants atteints sont formés pour savoir réagir en cas de signes pouvant suggérer une complication :
douleur rebelle aux traitements classiques (paracétamol, par exemple) ;
fièvre supérieure à 38,5°C ;
fièvre supérieure à 38,5°C ;
augmentation soudaine du volume du ventre ou de la rate ;
érection qui persiste ;
gêne respiratoire soudaine ;
vomissements répétés ;
maux de tête soudains et violents ;
difficultés à parler, troubles de la vision ou d’un autre sens ;
troubles soudains de l’équilibre ;
anomalie neurologique d’apparition soudaine ;
tout symptôme soudain et inhabituel.
De plus, pour prévenir la survenue de crises vaso-occlusives, il est essentiel de maintenir une bonne hydratation du corps (au moins 1,5 l d’eau par jour pour un adulte, entre 1 et 2 l par jour pour un enfant). Des mesures d’hygiène de vie sont également indispensables pour prévenir les complications.













1 Commentaire(s)
Ezpxwh
atorvastatin 80mg price <a href="https://lipiws.top/">buy generic atorvastatin for sale</a> order lipitor 40mg generic