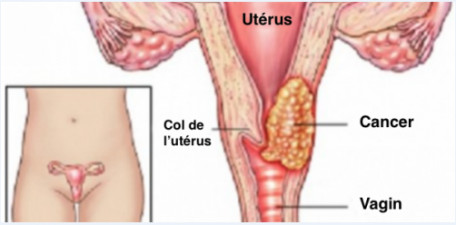
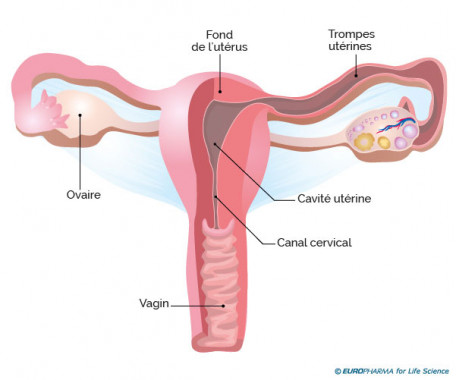
Cancer du col de l’utérus
SYMPTOMES:
Symptômes du cancer du col de l'utérus
Il est possible que le cancer du col de l’utérus ne cause aucun signe ni symptôme aux tout premiers stades de la maladie. Les symptômes apparaissent souvent une fois que la tumeur s’est développée dans les tissus et organes voisins. D’autres affections médicales peuvent causer les mêmes symptômes que le cancer du col de l’utérus.
Les signes et symptômes du cancer du col de l’utérus comprennent ceux-ci :
saignements vaginaux anormaux, entre autres entre les menstruations, après la ménopause et à la suite de relations sexuelles
pertes vaginales anormales ou plus abondantes
pertes vaginales malodorantes
menstruations inhabituellement longues ou abondantes
saignement après un examen pelvien ou une douche vaginale
douleur lors des relations sexuelles
difficulté à uriner
difficulté à aller à la selle
fuite d’urine ou de selles par le vagin
douleur dans la région pelvienne ou le bas du dos, qui peut descendre le long d’une ou des deux jambes
enflure des jambes, souvent d’une seule jambe
perte d’appétit
perte de poids
essoufflement
expectorations sanguinolentes
douleur au thorax ou aux os
fatigue
LES CAUSES:
Facteurs de risque du cancer du col de l’utérus
Un facteur de risque est quelque chose, comme un comportement, une substance ou un état, qui accroît le risque d’apparition d’un cancer. La plupart des cancers sont attribuables à de nombreux facteurs de risque. Le plus important facteur de risque du cancer du col de l’utérus est l’infection au virus du papillome humain (VPH), mais elle ne cause pas toujours la maladie à elle seule. Nous savons maintenant que d’autres facteurs de risque (cofacteurs) agissent de concert avec le VPH pour accroître le risque de cancer du col de l’utérus.
La majorité des cancers du col de l'utérus apparaît chez des femmes âgées de moins de 50 ans. Le cancer du col de l'utérus a tendance à affecter davantage les femmes d'origine africaine que les Blanches. Les taux de cancer du col de l'utérus tendent aussi à être plus faibles chez les femmes appartenant à certaines communautés religieuses, comme les religieuses catholiques et les femmes amish ou mormones. C'est probablement à cause du petit nombre de partenaires sexuels qu'ont ces femmes, ce qui pourrait réduire leur exposition au VPH.
Les femmes dont le revenu est faible et celles qui sont moins éduquées risquent davantage d’être atteintes du cancer du col de l’utérus. C’est peut-être parce que ces femmes ne passent pas régulièrement de test de dépistage ou parce qu’elles présentent d’autres facteurs de risque, comme un taux de tabagisme plus élevé.
Les états précancéreux du col de l’utérus comprennent les lésions malpighiennes intra-épithéliales (SIL). Ce n’est pas un cancer, mais elles peuvent parfois se transformer en cancer du col de l’utérus si elles ne sont pas traitées. Certains des facteurs de risque du cancer du col de l’utérus peuvent aussi causer ces états précancéreux. Apprenez-en davantage sur les états précancéreux du col de l’utérus.
Les facteurs de risque sont habituellement classés du plus important au moins important. Mais dans la plupart des cas, il est impossible de les classer avec une certitude absolue.
Facteurs de risque
Des preuves convaincantes permettent d’affirmer que les facteurs suivants font augmenter votre risque de cancer du col de l’utérus.
Infection au virus du papillome humain (VPH)
Activité sexuelle
Tabagisme
Accouchements multiples
Infection au virus de l'immunodéficience humaine (VIH)
Antécédents d'infections transmissibles sexuellement (ITS)
Contraceptifs oraux
Diéthylstilbestrol (DES)
Infection au virus du papillome humain (VPH)
La majorité des femmes qui sont atteintes du cancer du col de l'utérus ont déjà eu une infection au VPH. Mais avoir une infection au VPH ne signifie pas que vous serez atteinte d’un cancer du col de l’utérus. Beaucoup de types différents de VPH peuvent infecter le col, mais seuls quelques-uns causent des changements anormaux dans les cellules qui peuvent évoluer en cancer.
Apprenez-en davantage sur le virus du papillome humain (VPH).
Activité sexuelle
Être actif sexuellement signifie plus que seulement avoir une relation sexuelle avec quelqu‘un. Ce pourrait être :
n’importe quel contact cutané (peau sur peau) génital;
des rapports sexuels oraux.
Toutes les femmes qui ont déjà été actives sexuellement risquent d'être atteintes du cancer du col de l'utérus puisque l’activité sexuelle peut les exposer au VPH. Ce type de cancer apparaît rarement chez les femmes qui n'ont jamais été actives sexuellement.
Devenir sexuellement active à un jeune âge peut accroître le risque d’apparition du cancer du col de l’utérus. Les chercheurs croient que cette hausse du risque serait attribuable aux changements qui se produisent dans le col lors de la puberté et qui rendent cette région plus vulnérable aux lésions.
Certains types de comportements sexuels font augmenter le risque d’infection au VPH chez la femme. Avoir des relations sexuelles avec de nombreux partenaires peut accroître l’exposition au VPH, qui est transmis sexuellement. C’est pour cette raison qu’on a établi un lien entre de nombreux partenaires sexuels et une hausse du risque de cancer du col de l’utérus. Cependant, une femme peut être infectée par le VPH même si elle n’a eu qu’un seul partenaire sexuel.
Il semble que les femmes soient également plus à risque d’avoir le cancer du col de l’utérus si leurs partenaires masculins ont eu de nombreux partenaires sexuels ou des partenaires féminines atteintes du cancer du col de l’utérus.
Tabagisme
Le tabagisme fait en sorte qu’une infection au VPH risque davantage de ne pas disparaître d’elle-même. Si une infection au VPH ne disparaît pas, elle peut engendrer la formation d’une lésion malpighienne intra-épithéliale (SIL), qui est un état précancéreux du col de l’utérus, ainsi que l’apparition d’un cancer du col de l’utérus.
Accouchements multiples
La parité, c’est le nombre de fois qu’une femme a donné naissance à un enfant, ou accouché. On a établi un lien entre la multiparité, c’est-à-dire accoucher plus d’une fois, et le risque de cancer du col de l’utérus chez les femmes ayant une infection au VPH. Ce risque augmente en fonction du nombre de fois qu’une femme accouche. Mais le risque n’augmente pas en fonction d’un nombre spécifique d’accouchements.
On ne comprend pas encore tout à fait comment les accouchements font augmenter le risque de cancer du col de l’utérus. C’est peut-être à cause des changements hormonaux qui se produisent en cours de grossesse ou du traumatisme subi par le col lors de l’accouchement. Certaines recherches laissent entendre que les femmes qui ont des césariennes ne risquent pas davantage d’avoir un cancer du col de l’utérus.
Infection au virus de l'immunodéficience humaine (VIH)
Le virus de l’immunodéficience humaine (VIH) affaiblit le système immunitaire. Un système immunitaire affaibli fait augmenter le risque d’attraper d’autres infections, dont le VPH. Avoir un système immunitaire plus faible accroît aussi le risque qu’une infection au VPH ne disparaisse pas. Le VIH fait augmenter le risque que des changements précancéreux dans les cellules du col de l’utérus évoluent en cancer du col de l’utérus.
Les femmes qui sont séropositives pour le VIH risquent davantage d’avoir le cancer du col de l’utérus, et les cellules précancéreuses se transforment plus rapidement en cancer chez les femmes séropositives pour le VIH que chez les femmes séronégatives pour le VIH.
Antécédents d'infections transmissibles sexuellement (ITS)
Le chlamydia trachomatis est un type de bactérie. Il se propage par contact sexuel et peut infecter le tractus génital de la femme. Les femmes porteuses du VPH et d’infections au chlamydia risquent davantage d’avoir un cancer du col de l’utérus. Des chercheurs croient qu’une inflammation prolongée causée par le chlamydia donne plus de difficulté au corps à se débarrasser de l’infection au VPH, en particulier si les infections au chlamydia se succèdent.
Le virus de l’herpès simplex de type 2 est aussi appelé herpès-virus humain 2 ou HHV-2. On peut aussi établir un lien entre l’infection au HHV-2 et une hausse du risque de cancer du col de l’utérus chez les femmes atteintes du VPH.
Contraceptifs oraux
Les contraceptifs oraux sont communément appelés la pilule. L’emploi à long terme de contraceptifs oraux peut accroître le risque que l’infection au VPH évolue en cancer du col de l’utérus. Ce risque ne semble pas lié à la présence d’une infection au VPH. Les femmes qui prennent des contraceptifs oraux pendant plus de 5 ans semblent être les plus susceptibles d’avoir le cancer du col de l’utérus. Cependant, ce risque diminue avec le temps une fois que vous avez cessé de prendre des contraceptifs oraux. Dix ans après avoir cessé de prendre des contraceptifs oraux, le risque de cancer du col de l’utérus n’est plus élevé.
Diéthylstilbestrol (DES)
Le diéthylstilbestrol (DES) est une forme d’œstrogène qui a été employée entre 1940 et 1971 pour traiter les femmes ayant certains problèmes en cours de grossesse, comme les fausses couches. On n’a pas approuvé son usage chez les femmes enceintes depuis 1970.
Les filles de femmes qui ont pris du DES lors de leur grossesse présentent un risque plus élevé que la moyenne d'être atteintes d'un type rare de cancer du col de l'utérus appelé carcinome à cellules claires. Certaines études laissent également entendre que les filles des femmes qui ont pris du DES pourraient être plus à risque de changements précancéreux dans le col de l'utérus et de carcinome épidermoïde du col de l'utérus.
Facteurs de risque possibles
La prise d’immunosuppresseurs est un facteur de risque possible du cancer du col de l’utérus. Cela signifie qu’on a établi un lien entre les immunosuppresseurs et le cancer du col de l’utérus, mais on ne possède pas suffisamment de preuves pour affirmer qu'il s’agit d’un facteur de risque.
Certaines données permettent de dire que ces médicaments peuvent faire augmenter le risque de cancer du col de l’utérus chez les femmes qui ont reçu une greffe d’organe. Les résultats chez les femmes qui prennent des immunosuppresseurs pour un trouble immunitaire comme le lupus érythémateux disséminé ou une maladie inflammatoire de l’intestin (colite ulcéreuse ou maladie de Crohn) ne sont pas concluants.
TRAITEMENTS:
Traitements du cancer du col de l'utérus
Si vous êtes atteinte d’un cancer du col de l’utérus, votre équipe de soins élaborera un plan de traitement juste pour vous. Il se basera sur votre santé et des renseignements spécifiques sur le cancer. Quand votre équipe de soins décide quels traitements vous proposer, elle prend les éléments suivants en considération :
le stade du cancer
votre âge
votre état général de santé
votre désir de tomber enceinte un jour
ce que vous préférez ou voulez
On peut vous proposer l’un ou plusieurs des traitements suivants pour le cancer du col de l’utérus.
Chirurgie
Selon le stade et la taille de la tumeur, on peut pratiquer l’un des types suivants de chirurgie.
Lors d'une biopsie conique, on enlève dans le col de l'utérus un morceau de tissu en forme de cône qui comprend la région anormale. On y a recours pour diagnostiquer et traiter le cancer du col de l’utérus aux premiers stades.
Lors de la trachélectomie élargie, on enlève le col de l'utérus, la partie supérieure du vagin, certaines structures et des tissus entourant le col (paramètre) et les ganglions lymphatiques du bassin. Elle peut être une option pour les jeunes femmes atteintes d’un cancer du col de l’utérus précoce qui souhaitent tomber enceintes après le traitement.
Lors de l’hystérectomie totale, on enlève le col de l'utérus et l'utérus. On peut y avoir recours pour traiter les femmes atteintes d’un cancer du col de l’utérus de stade 1A1.
Lors de l’hystérectomie radicale, on enlève le col de l’utérus, l’utérus, le paramètre et les ganglions lymphatiques voisins. On peut y avoir recours pour traiter un cancer du col de l’utérus de stade 1B ou 2 ou un cancer qui réapparaît (récidive).
Lors du curage ganglionnaire, on enlève les ganglions lymphatiques du bassin afin de savoir s’ils contiennent des cellules cancéreuses. On fait souvent le curage ganglionnaire lors d’une chirurgie pour aider à évaluer l’issue (établir le pronostic) et à décider si d’autres traitements sont nécessaires après l’opération.
Lors de l’exentération pelvienne, on enlève le col de l’utérus, l’utérus, le vagin, les ovaires, les trompes de Fallope et les ganglions lymphatiques. On peut aussi enlever le rectum ou la vessie ou bien les deux. On fait parfois une exentération pelvienne quand le cancer du col de l’utérus réapparaît dans le bassin après avoir été traité par radiothérapie.
Lors de la transposition ovarienne, on déplace les ovaires plus haut dans l’abdomen, loin du bassin. Déplacer les ovaires aide à les protéger de dommages possibles causés par la radiothérapie.
Radiothérapie
On peut avoir recours à la radiothérapie pour traiter n’importe quel stade du cancer du col de l’utérus. La radiothérapie externe, la curiethérapie (type de radiothérapie interne) ou bien les deux peuvent être administrées.
Chimioradiothérapie
La chimioradiothérapie est l’administration d’une chimiothérapie et d’une radiothérapie pendant la même période. On y a recours pour rendre la radiothérapie plus efficace. On administre couramment une chimioradiothérapie pour traiter n’importe quel stade du cancer du col de l’utérus.
Chimiothérapie
On peut administrer seulement une chimiothérapie pour traiter certains stades du cancer du col de l’utérus.
Traitement ciblé
Le bévacizumab (Avastin) est un médicament ciblé qu’on peut administrer pour traiter un cancer du col de l’utérus qui est avancé ou qui a récidivé. On l’associe habituellement à la chimiothérapie.
Si vous ne pouvez pas ou ne voulez pas recevoir de traitement du cancer
Vous pourriez envisager des soins qui visent à vous faire sentir mieux sans traiter le cancer même, peut-être parce que les traitements du cancer n’agissent plus, qu’il n’est plus probable qu’ils améliorent votre état ou que leurs effets secondaires sont difficiles à tolérer. D’autres raisons peuvent expliquer pourquoi vous ne pouvez pas ou ne voulez pas recevoir de traitement du cancer.
Discutez avec les membres de votre équipe de soins. Ils peuvent vous aider à choisir les soins et le traitement du cancer avancé.
Suivi
Le suivi après le traitement est une composante importante des soins apportés aux personnes atteintes de cancer. Vous devrez avoir régulièrement des visites de suivi, en particulier au cours des 5 premières années qui suivent le traitement. Ces visites permettent à l’équipe de soins de surveiller vos progrès et de savoir comment vous vous rétablissez du traitement
Essais cliniques
Discutez avec votre médecin des essais cliniques sur le cancer du col de l’utérus qui sont en cours au Canada et qui acceptent des participantes. Les essais cliniques visent à trouver de nouvelles méthodes de prévention, de détection et de traitement du cancer. Apprenez-en davantage sur les essais cliniques.
CONSIGNES POUR RESTER EN BONNE SANTE:
Quels sont les moyens de prévenir le cancer du col de l'utérus ?
Deux outils permettent de se protéger du cancer du col de l'utérus : la vaccination contre le papillomavirus et le dépistage par frottis cervico-vaginal. Un suivi gynécologique régulier assorti d'un frottis permet de détecter précocement les lésions du col utérin


















0 Commentaire(s)